
A prostatite crónica é un problema grave. Incluso a uroloxía moderna non é capaz de responder a moitas preguntas sobre esta patoloxía. Os expertos cren que a prostatite crónica é unha enfermidade que é o resultado de toda unha serie de problemas de saúde, que inclúen danos nos tecidos, así como disfuncións non só do tracto urinario e da próstata, senón tamén doutros órganos.
A patoloxía é diagnosticada principalmente en homes en idade reproductiva. Nos homes maiores, a prostatite crónica adoita ir acompañada de neoplasias benignas da próstata.
Clasificación da enfermidade
A clasificación da prostatite foi desenvolvida por científicos dos Institutos Nacionais de Saúde dos Estados Unidos en 1995:
%20e%20prostatite%20crónica%20inflamada%20(dereita).webp)
- 1 tipo- prostatite bacteriana aguda. Diagnósticose no 5% dos casos de inflamación da glándula prostática.
- tipo 2- Prostatite crónica bacteriana.
- 3 tipo- Prostatite bacteriana crónica. Esta patoloxía ten outro nome: síndrome de dor pélvica crónica.
- Tipo 3A- unha forma inflamatoria de prostatite crónica. É diagnosticado no 60% dos casos de prostatite crónica.
- tipo 3B- forma non inflamatoria de prostatite crónica. Diagnosticado nun 30% dos casos.
- 4 tipo- prostatite asintomática.
Tamén hai unha clasificación da prostatite crónica, compilada en 1990.
Síntomas de prostatite crónica
A sensación de incomodidade e dor na zona pélvica que dura máis de 3 meses son os principais síntomas da prostatite crónica.
Ademais, obsérvanse trastornos urinarios e disfunción eréctil:
- a dor ocorre no perineo, pode irradiarse ao ano, ingle, interior da coxa, sacro, lumbar e escroto. A dor por unha banda, que se estende ao testículo, moitas veces non é un síntoma de prostatite crónica;
- a erección non ocorre, a pesar da presenza de condicións adecuadas, pero non se observa a impotencia completa;
- nas primeiras fases do desenvolvemento da enfermidade, obsérvase a exaculación precoz;
- micción frecuente, incontinencia urinaria, dor e sensación de ardor no proceso de baleirado da vexiga.
O cadro clínico pode diferir dependendo do tipo de prostatite crónica.
forma infecciosa:
- micção frecuente pola noite;
- dor nas coxas, perineo, glande e recto, agravada polo movemento;
- micción dolorosa;
- fluxo débil de orina.
Infeccioso específico:
- descarga mucosa da uretra;
- os síntomas anteriores.
Prostatite non infecciosa:
- dor aguda no perineo;
- dor nas coxas e na cabeza do pene;
- a dor intensifícase coa interrupción forzada das relacións sexuais ou unha ausencia prolongada de vida íntima.
Importante!
A enfermidade progresa en ondas. Os síntomas poden debilitarse ou intensificarse, pero a súa presenza indica claramente a presenza dun proceso inflamatorio.
Os síntomas poden variar dependendo da fase de desenvolvemento da patoloxía.

Distínguense as seguintes fases de desenvolvemento da patoloxía:
- Exsudativo.O paciente experimenta dor no pube, ingle e escroto. Hai unha micción frecuente e unha sensación de incomodidade despois do coito. Unha erección pode doer.
- Alternativa.A dor intensifícase, localízase na ingle, parte púbica e dá ao sacro. A micción é acelerada, pero ocorre sen dificultade. A erección non sofre.
- Proliferativo.Durante unha exacerbación, a micción faise máis frecuente. O fluxo de orina faise débil.
- Cicatricial.Prodúcese a esclerose do tecido prostático. Hai unha sensación de pesadez no sacro e na rexión púbica. Aumento da micción. A erección faise débil. A exaculación pode estar completamente ausente.
Os síntomas poden variar dependendo do curso da enfermidade, pero en calquera caso, aumentarán gradualmente.
Causas da prostatite crónica
Hai moitos factores que levan á prostatite crónica. A enfermidade ocorre baixo a influencia de axentes infecciosos. O paciente presenta trastornos hormonais, neurovexetativos, inmunolóxicos e hemodinámicos. Os factores bioquímicos, o refluxo de orina nos lóbulos da próstata e o funcionamento deteriorado dos factores de crecemento, que son responsables da proliferación de células vivas, afectan.
Razóns que afectan á formación da patoloxía:
- infeccións do sistema xenitourinario;
- hipodinamia;
- vida sexual irregular;
- cateterismo continuo da vexiga;
- hipotermia regular.
Desenvolvementoenfermidades de natureza bacterianafavorece o refluxo urinario intraprostático.
Prostatite bacteriana crónicadesenvólvese no contexto de trastornos neuroxénicos dos músculos do chan pélvico, así como de elementos responsables do funcionamento da parede da vexiga, da próstata e da uretra.
Formaciónpuntos gatillo miofasciais, que están situados preto dos órganos do sistema xenitourinario e da glándula prostática, poden provocar a síndrome de dor pélvica. Os puntos que son o resultado de certas enfermidades, intervencións cirúrxicas e lesións poden provocar dor na rexión púbica, perineo e áreas adxacentes.
Diagnóstico da patoloxía
A presenza dun complexo de síntomas fai posible diagnosticar a prostatite crónica sen moita dificultade. Non obstante, nalgúns casos, a patoloxía pode ser asintomática. Neste caso, ademais do exame e interrogatorio estándar do paciente, son necesarios métodos de investigación adicionais.É obrigatorio un exame neurolóxico e estudo do estado inmunolóxico do paciente..
Importante!
Cuestionarios e cuestionarios especiais permítenche determinar con máis precisión os sentimentos subxectivos do paciente e obter unha imaxe completa do estado de saúde, a intensidade da dor, a exaculación, a erección e os trastornos da micción.
Diagnóstico de laboratorio
O diagnóstico de laboratorio permite distinguir entre unha forma de patoloxía bacteriana e bacteriana, así como determinar o tipo de patóxeno e facer o diagnóstico máis preciso.A inflamación crónica da próstata confírmase cando a cuarta mostra de urina ou secreción de próstata contén máis de 10 leucocitos na PZ, ou asociacións bacterianas.Cando o número de leucocitos aumenta, pero as bacterias non se sementan, o material é examinado para a detección de clamidia ou outros patóxenos de ETS.
- A secreción da uretra envíase ao laboratorio para detectar flora viral, fúngica e bacteriana, leucocitos e moco nela.
- O raspado da uretra é examinado por PCR. Isto permítelle identificar axentes patolóxicos que se transmiten sexualmente.
- Realizar un exame microscópico da secreción prostática para contar o número de macrófagos, leucocitos, amiloides e corpos de Trousseau-Lallemand. Precísanse un estudo inmunolóxico e un estudo bacteriolóxico. Determinar o nivel de anticorpos inespecíficos.
- A mostra de sangue realízase dez días despois dun exame rectal dixital para determinar a concentración de PSA nel. A unha taxa superior a 4, 0 ng/ml, o paciente sométese a unha biopsia de próstata para descartar a oncoloxía.
O diagnóstico exponse a partir dos resultados das investigacións.
Diagnóstico instrumental

Para aclarar o estadio e a forma da enfermidade axudará a ecografía transrectal da glándula. A ecografía permítelle excluír outros diagnósticos, controlar a eficacia do tratamento, así como determinar o tamaño da próstata, a súa ecoestrutura, a homoxeneidade e a densidade das vesículas seminais. Os estudos urodinámicos e a miografía dos músculos do chan pélvico permitirán revelar a obstrución infravesical e os trastornos neuroxénicos que adoitan acompañar á patoloxía.
A tomografía e a resonancia magnética úsanse para facer un diagnóstico diferencial, en particular, co cancro de próstata. Estes métodos revelarán violacións nos órganos pélvicos e na columna vertebral.
Diagnóstico diferencial
É importante o diagnóstico diferencial, xa que existe o risco de que o paciente teña unha enfermidade máis grave.
O diagnóstico diferencial establécese con tales enfermidades:
- pseudodisinerxia, trastorno funcional do sistema detrusor-esfínter, disfunción da vexiga de orixe neurogénica, síndrome de dor rexional complexa;
- estenosis da vexiga, cambios hipertróficos no pescozo da vexiga, adenoma de próstata;
- osteíte da articulación púbica, cistite;
- patoloxía do recto.
Se aparecen síntomas, a glándula prostática debe ser examinada por un urólogo ou andrólogo. Fai unha ecografía. Se é necesario, prescríbese unha biopsia da glándula prostática.
Métodos de tratamento da patoloxía
A prostatite crónica é tratada por un urólogo ou andrólogo. A terapia realízase dun xeito complexo. A corrección está suxeita ao estilo de vida do paciente, ás características do pensamento e aos seus hábitos. É importante moverse máis, minimizar a inxestión de alcol, desfacerse da adicción á nicotina, comer ben e normalizar a súa vida sexual. Non obstante, prescindir dun curso de terapia básica non funcionará. Tomar medicamentos é a condición principal para unha recuperación completa.
Indicacións de hospitalización
Na maioría das veces, o tratamento realízase de forma ambulatoria. Pero nos casos en que a enfermidade non se pode corrixir e ten tendencia a recaer, o paciente é remitido a un hospital onde o tratamento é máis eficaz.
Método médico de tratamento
Este método ten como obxectivo eliminar a infección existente, normalizar a circulación sanguínea, mellorar a drenaxe dos lóbulos da próstata, corrixir o fondo hormonal e o estado inmune. Polo tanto, os médicos prescriben antibióticos, vasodilatadores, inmunomoduladores, anticolinérxicos e antiinflamatorios.
Se a patoloxía é de natureza bacteriana, recoméndase definitivamente os antibióticos. O axente prescríbese en función dos resultados do cultivo bacteriano da secreción de próstata.Isto permitirá illar o patóxeno coa determinación posterior da súa sensibilidade a un determinado medicamento. Cun esquema ben deseñado, a eficacia do tratamento alcanza máis do 90%.
Na forma bacteriana, prescríbese un curso curto de antibióticos. Continúa só se o esquema dá un resultado positivo. A eficacia da terapia é de aproximadamente 40%
Con dor pélvica crónica, a duración do curso de antibióticos non é superior a un mes. Cunha dinámica positiva, o tratamento continúa un mes máis. Se non hai efecto, o medicamento substitúese por outro, que pode ser máis eficaz.
Os axentes antibacterianos do grupo das fluoroquinolonas son os principais fármacos para o tratamento da patoloxía.Teñen alta biodisponibilidade, son activos contra a maioría das bacterias gramnegativas, ureaplasmas e clamidia, acumúlanse nos tecidos da glándula prostática.
Cando o tratamento con fluoroquinolonas non é eficaz, pódense prescribir penicilinas.
Os medicamentos antibacterianos úsanse con fins preventivos.
Despois do tratamento con antibióticos, prescríbese terapia co uso de bloqueadores a.Esta estratexia de tratamento é eficaz para pacientes que presentan síntomas obstrutivos e irritativos persistentes.
Se persisten os trastornos da micción e a dor, pódense prescribir antidepresivos tricíclicos, que teñen un efecto analxésico.
Con violacións graves da micción, antes de comezar a terapia, realízase un estudo urodinámico e actúa en función dos resultados obtidos.
Terapia non farmacolóxica
Os métodos de terapia non farmacolóxicos permiten aumentar a concentración de fármacos antibacterianos nos tecidos da glándula, pero non se recomenda exceder a dose.
Para este fin, utilízanse os seguintes métodos:
- electroforese;
- Terapia con láser;
- Fonoforese;
- Hipertermia de microondas (aplicada por vía transrectal).
Ao aplicar este último método, a temperatura elíxese individualmente. A temperatura, establecida no rango de 39-40 graos, permítelle aumentar a concentración da droga no corpo, activa o sistema inmunitario a nivel celular, elimina bacterias, alivia a conxestión. Aumentar o rango a 40-45 graos permítelle conseguir un efecto esclerosante e analxésico.
A terapia láser e magnética úsanse en combinación. O efecto é semellante ao efecto dos métodos anteriores, pero tamén ten un efecto bioestimulante sobre o órgano.
A masaxe transrectal realízase só en ausencia de contra-indicacións.
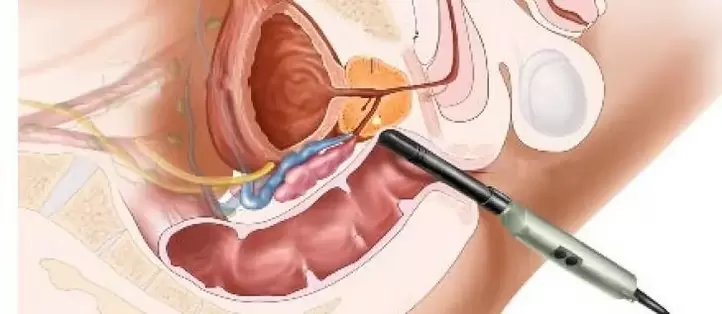
Método cirúrxico
A prostatite crónica xeralmente non require cirurxía. A excepción son as complicacións que supoñen unha ameaza para a saúde e a vida do paciente. O tratamento cirúrxico moderno permite o uso da cirurxía endoscópica. É minimamente invasivo. A rehabilitación é máis rápida e o dano mínimo é causado ao corpo.
O método cirúrxico prescríbese para:
- esclerose da próstata;
- adenoma de próstata;
- esclerose do tubérculo da semente;
- calcificación na próstata.
Importante!
A cirurxía está contraindicada na fase aguda. O tratamento cirúrxico é prescrito polo cirurxián en función dos resultados do estudo e do cadro clínico xeral.
Pronóstico da prostatite crónica
Os médicos desconfían de prever o resultado da enfermidade. É raro lograr a recuperación total. Basicamente, a prostatite crónica entra nunha fase de remisión a longo prazo. Os síntomas desaparecen, os conteos de ouriños e sangue volven á normalidade. Para que a prostatite crónica non se faga máis activa e non cause complicacións, é necesario seguir todas as recomendacións dun especialista.



























